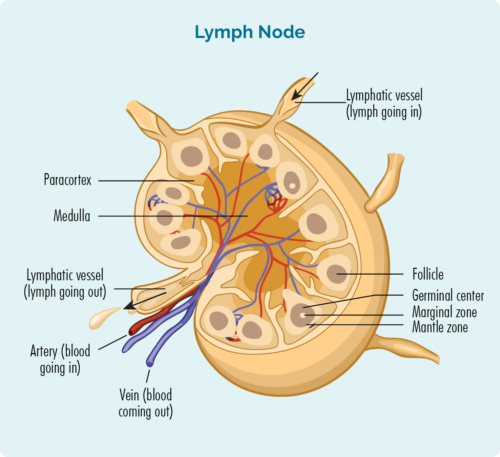
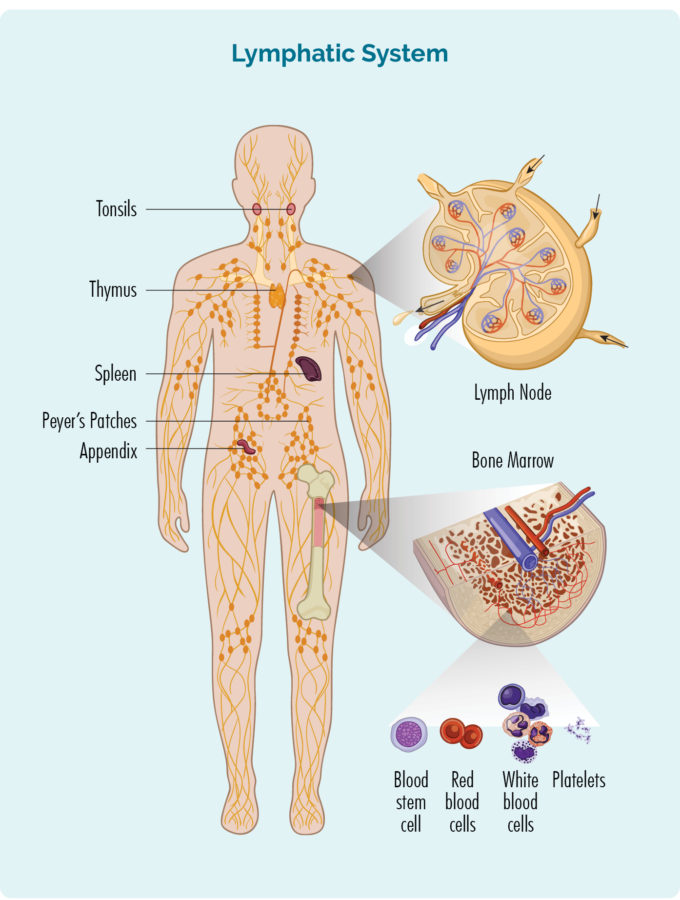
Para entender o MCL, necesitas saber un pouco sobre os teus linfocitos de células B.
Linfocitos de células B:
- Son un tipo de glóbulos brancos
- Loita contra as infeccións e enfermidades para manterte saudable.
- Lembra as infeccións que tiveches no pasado, polo que se volves contraer a mesma infección, o sistema inmunitario do teu corpo pode combatela de forma máis eficaz e rápida.
- Están feitos na medula ósea (a parte esponxosa no medio dos ósos), pero normalmente viven no bazo e nos ganglios linfáticos. Algúns tamén viven no teu timo e no teu sangue.
- Pode viaxar polo seu sistema linfático a calquera parte do seu corpo para loitar contra infeccións ou enfermidades.
Linfocitos de células B e MCL
O MCL desenvólvese cando algunhas das súas células B se fan cancerosas. Crecen sen control, son anormais e non morren cando deberían.
Cando ten MCL os seus linfocitos cancerosos de células B:
- Non funcionará tan eficazmente para combater infeccións e enfermidades.
- Poden facerse máis grandes do que deberían e poden ter un aspecto diferente ás súas células B saudables.
- Pode facer que o linfoma se desenvolva e medre en calquera parte do seu corpo.
- Están espallados (difusos) en lugar de agruparse xuntos.
Aínda que o MCL adoita ser un linfoma de crecemento rápido (agresivo), algunhas persoas con MCL poden curarse con tratamento, aínda que se lle diagnostique un estadio avanzado. Un estadio avanzado de linfoma é moi diferente dos estadios avanzados doutros cancros que non se poden curar.
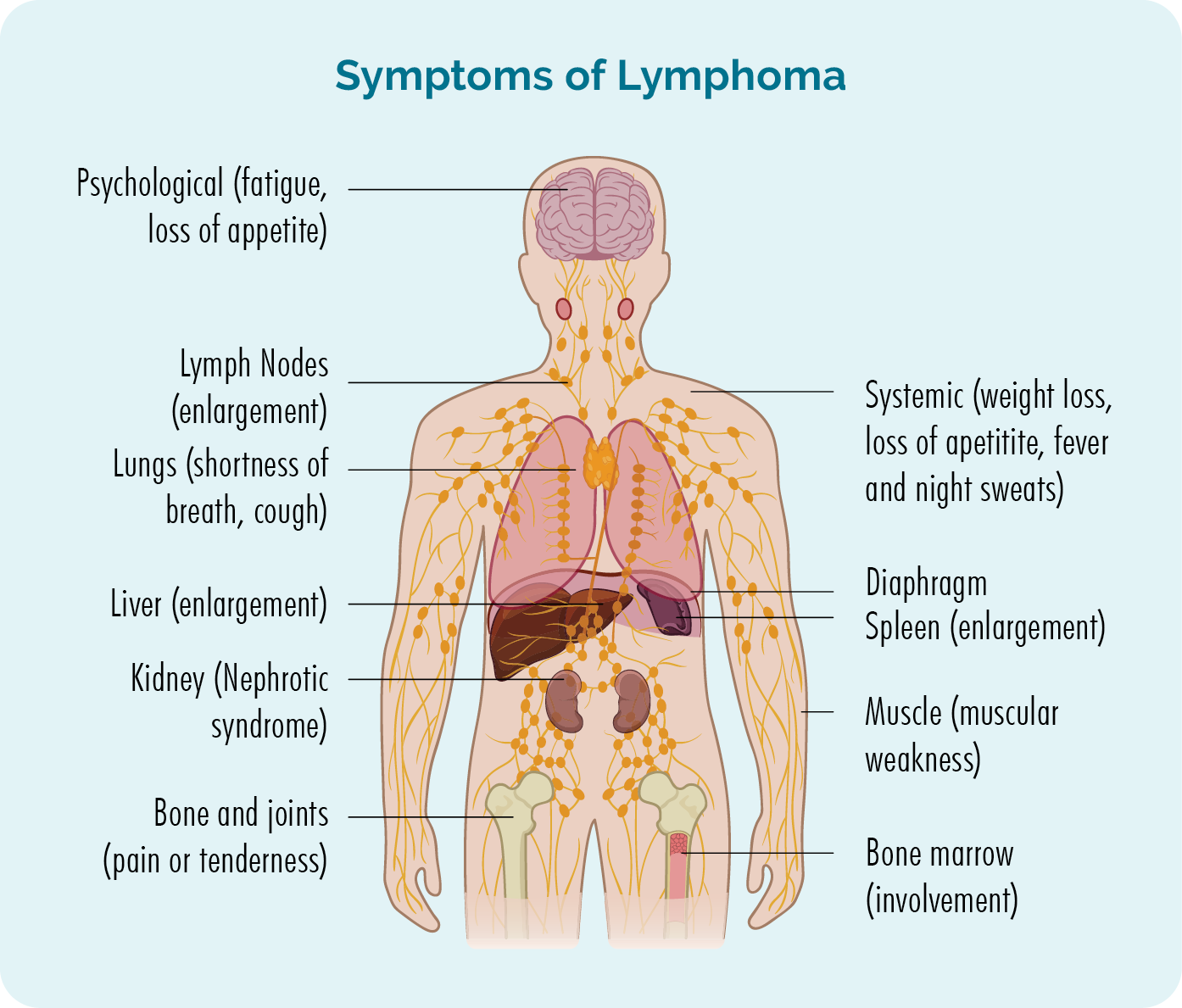
Síntomas do linfoma de células do manto
Os síntomas do linfoma de células do manto poden ser diferentes entre as persoas. Os síntomas que obtén dependerán de se tes un tipo de MCL indolente ou agresivo e de onde estea o teu corpo.
Se vostede ten un MCL indolente o teu único síntoma pode ser un bazo agrandado. Non obstante, moitas veces isto pode pasar desapercibido xa que crece lentamente durante un longo período de tempo, polo que só se pode atopar cando se faga unha exploración ou un exame físico para buscar outra cousa.
Se vostede ten un MCL agresivo pode notar un bulto que aparece rapidamente baixo a pel no pescozo, axila ou ingle. Este é un ganglio linfático inchado que se incha mentres se enche de células cancerosas de linfoma.
Síntomas do linfoma
- Nódulos linfáticos inchados
- Sangrado ou hematomas máis do habitual, incluso na súa caca
- Falta de aire
- O cansazo extremo (fatiga) non mellora co descanso ou o sono
- Dor ou debilidade nos músculos, ósos e articulacións
- Infección que non desaparece ou segue volvendo
- Perda de apetito (non querer comer)
- Perda de peso non desexada
- Síntomas B.

Historia do paciente - Coñece a Steve Towell mentres fala da súa experiencia vivindo con MCL
Para a versión completa da charla de Steve, Prema aquí.
Diagnóstico do linfoma de células do manto
O diagnóstico de MCL ás veces pode ser difícil e pode levar varias semanas.
Se o seu médico pensa que pode ter linfoma, terá que organizar unha serie de probas importantes. Estas probas son necesarias para confirmar ou descartar o linfoma como a causa dos seus síntomas. Debido a que hai varios subtipos diferentes de MCL, é posible que teñas probas adicionais para descubrir cal tes. Isto é importante porque a xestión e o tratamento do seu subtipo poden ser diferentes a outros subtipos de MCL.
Para diagnosticar MCL necesitará unha biopsia. A biopsia é un procedemento para eliminar parte ou a totalidade dun ganglio linfático afectado e/ou unha mostra de medula ósea. A biopsia é logo verificada polos científicos nun laboratorio para ver se hai cambios que axuden ao médico a diagnosticar o LCM.
Cando tes unha biopsia, podes ter unha anestesia local ou xeral. Isto dependerá do tipo de biopsia e da que parte do corpo se tome. Hai diferentes tipos de biopsias e é posible que necesites máis dunha para obter a mellor mostra.
Exames de sangue
Realízanse análises de sangue cando se intenta diagnosticar o seu linfoma, pero tamén ao longo do seu tratamento para asegurarse de que os seus órganos funcionan correctamente e poden facer fronte ao noso tratamento.
Biopsia de núcleo ou agulla fina
Tómanse biopsias de núcleo ou de agulla fina para extraer unha mostra de ganglio linfático inchado ou tumor para comprobar se hai signos de MCL.
O seu médico adoita usar un anestésico local para adormecer a zona para que non sinta dor durante o procedemento, pero estará esperto durante esta biopsia. Despois colocarán unha agulla no ganglio linfático ou bulto inchado e eliminarán unha mostra de tecido.
Se o seu ganglio linfático inchado ou bulto está no fondo do seu corpo, a biopsia pódese facer coa axuda de ultrasóns ou guía especializada de raios X (imaxes).
Podes ter un anestésico xeral para iso (o que che deixa durmir un pouco). Tamén pode ter algúns puntos despois.
As biopsias con agulla central toman unha mostra máis grande que unha biopsia con agulla fina.
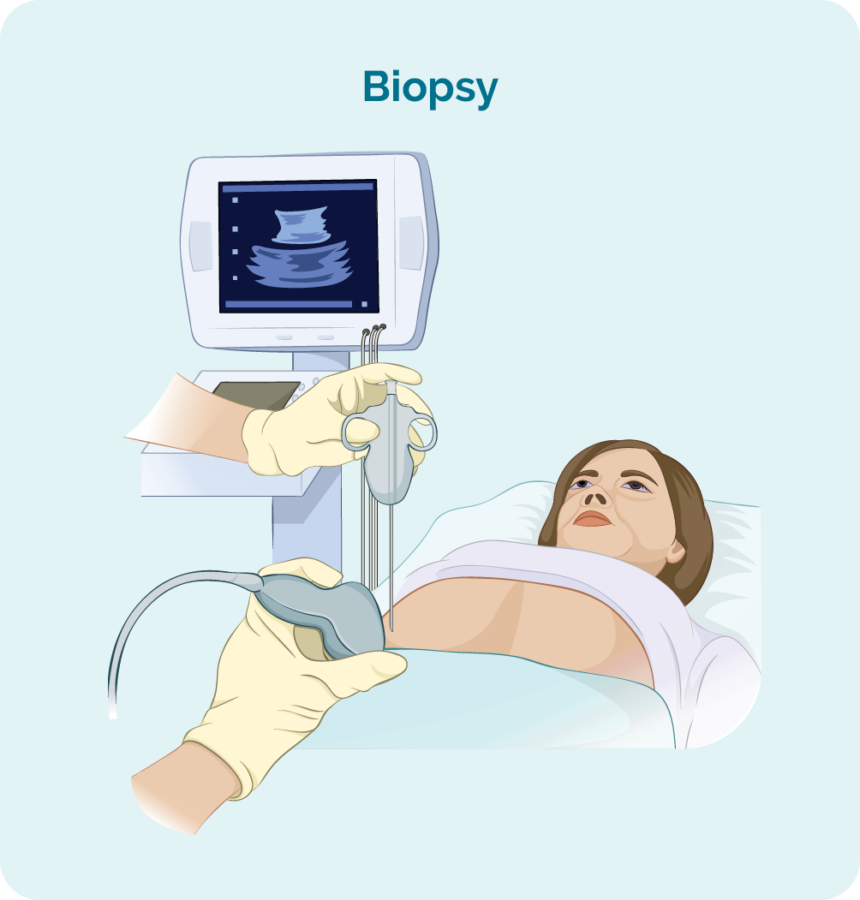
Biopsia de ganglios por escisión
As biopsias de ganglios por escisión realízanse cando o seu ganglio linfático ou tumor inchado están demasiado profundos no seu corpo para ser alcanzados mediante unha biopsia de núcleo ou agulla fina. Recibirás un anestésico xeral que che durmirá un pouco para que te quedes quieto e non sintas dor.
Durante este procedemento, o cirurxián eliminará todo o ganglio linfático ou o bulto e enviarao á patoloxía para a súa proba.
Terá unha pequena ferida con algúns puntos e un apósito por enriba.
Os puntos adoitan permanecer durante 7-10 días, pero o seu médico ou enfermeira daralle instrucións sobre como coidar o apósito e cando volver para sacar os puntos.
Escenificación MCL
Unha vez que se confirme o seu diagnóstico de MCL, ten máis probas para ver cantas áreas do seu corpo están afectadas polo linfoma. Isto chámase posta en escena.
A estadificación refírese á parte do seu corpo afectado polo seu linfoma ou, a que distancia se estendeu desde onde comezou.
As células B poden viaxar a calquera parte do teu corpo. Isto significa que as células de linfoma (as células B cancerosas) tamén poden viaxar a calquera parte do seu corpo. Terás que facer máis probas para atopar esta información. Estas probas chámanse probas de estadificación e, cando obteñas resultados, descubrirás se tes a fase un (I), a segunda (II), a terceira (III) ou a catro (IV) MCL.
A súa etapa de MCL dependerá de:
- Cantas áreas do teu corpo teñen linfoma
- Onde se inclúe o linfoma se está arriba, debaixo ou a ambos os dous lados do diafragma (un músculo grande en forma de cúpula baixo a caixa torácica que separa o peito do abdome)
- Se o linfoma se estendeu á medula ósea ou a outros órganos como o fígado, os pulmóns, a pel ou o óso.
As etapas I e II chámanse "etapa precoz ou limitada" (que implica unha área limitada do teu corpo).
As etapas III e IV denomínanse "etapa avanzada" (máis estendida).
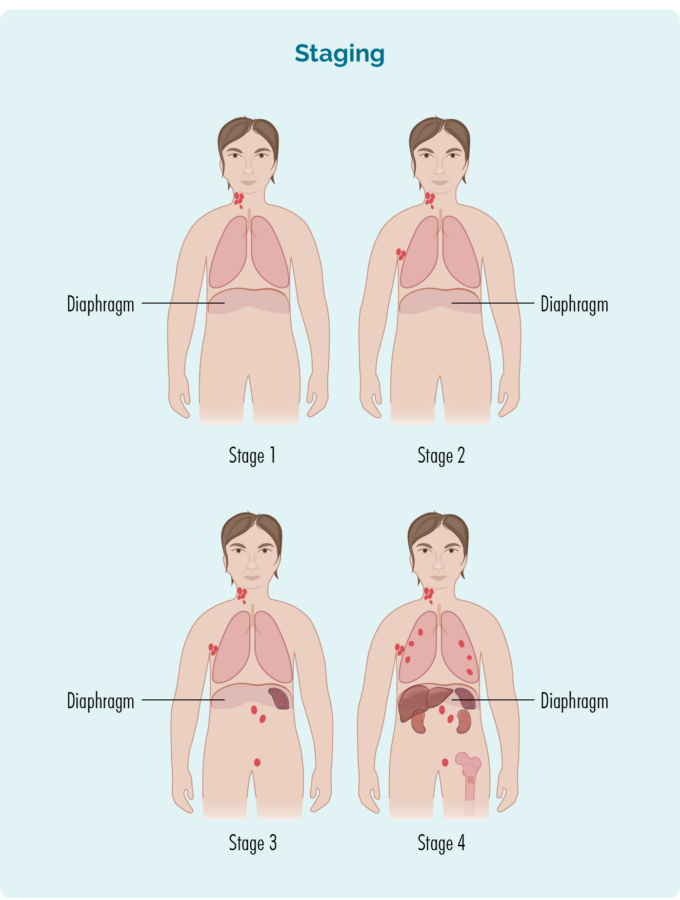
Stage 1 | unha zona dos ganglios linfáticos está afectada, por riba ou por debaixo do diafragma* |
Stage 2 | dúas ou máis áreas dos ganglios linfáticos están afectadas no mesmo lado do diafragma* |
Stage 3 | polo menos unha zona dos ganglios linfáticos por riba e polo menos unha zona dos ganglios linfáticos por debaixo do diafragma* están afectadas |
Stage 4 | O linfoma está en varios ganglios linfáticos e estendeuse a outras partes do corpo (por exemplo, ósos, pulmóns, fígado) |
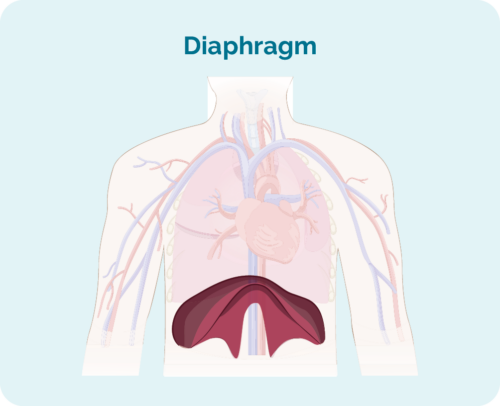
Información adicional sobre a posta en escena
O seu médico tamén pode falar da súa etapa usando unha letra, como A, B, E, X ou S. Estas cartas dan máis información sobre os síntomas que ten ou como o seu corpo está a ser afectado polo linfoma. Toda esta información axuda ao teu médico a atopar o mellor plan de tratamento para ti.
Carta | Significado | Importancia |
A ou B. |
|
|
E e X |
|
|
S |
|
(O bazo é un órgano do sistema linfático que filtra e limpa o sangue, e é un lugar onde descansan as células B e producen anticorpos) |
Probas para a posta en escena
Para saber en que fase tes, podes solicitarche algunhas das seguintes probas de posta en escena:
Tomografía computarizada (tomografía computarizada)
Estas exploracións toman imaxes do interior do peito, abdome ou pelve. Ofrecen imaxes detalladas que proporcionan máis información que unha radiografía estándar.
Tomografía por emisión de positrones (PET).
Esta é unha exploración que toma fotos do interior de todo o seu corpo. Recibiráselle un medicamento que absorben as células cancerosas, como as células do linfoma. O medicamento que axuda á exploración PET a identificar onde está o linfoma e o tamaño e a forma destacando as áreas con células de linfoma. Estas áreas ás veces chámanse "quentes".
Punción lumbar
A punción lumbar é un procedemento que se realiza para comprobar se ten algún linfoma sistema nervioso central (SNC), que inclúe o teu cerebro, a medula espiñal e unha zona arredor dos teus ollos. Deberás dicir moi quieto durante o procedemento, polo que os bebés e nenos poden ter un anestésico xeral para durmir un pouco mentres se realiza o procedemento. A maioría dos adultos só necesitarán un anestésico local para que o procedemento adormece a zona.
O seu médico poñeralle unha agulla nas costas e sacará un pouco de líquido chamado "líquido cefalorraquídeo" (CSF) de arredor da súa medula espiñal. O LCR é un fluído que actúa un pouco como un amortecedor para o teu SNC. Tamén leva diferentes proteínas e infeccións que combaten as células inmunitarias como os linfocitos para protexer o cerebro e a medula espiñal. O LCR tamén pode axudar a drenar calquera líquido extra que poida ter no seu cerebro ou arredor da súa medula espiñal para evitar o inchazo nesas áreas.
A mostra de LCR enviarase a patoloxía e comprobarase si hai signos de linfoma.
Biopsia de medula ósea
- Aspirado de medula ósea (BMA): esta proba toma unha pequena cantidade do líquido que se atopa no espazo da medula ósea.
- Trephine aspirado de medula ósea (BMAT): esta proba toma unha pequena mostra do tecido da medula ósea.

A continuación, as mostras envían a patoloxía onde se revisan os signos de linfoma.
O proceso para as biopsias de medula ósea pode diferir dependendo de onde estea a recibir o seu tratamento, pero normalmente incluirá un anestésico local para adormecer a zona.
Nalgúns hospitais, é posible que lle dean unha sedación lixeira que che axuda a relaxarte e pode impedirche lembrar o procedemento. Non obstante, moitas persoas non necesitan isto e poden ter un "asubío verde" para chupar. Este asubío verde ten un medicamento que mata a dor (chamado Penthrox ou metoxiflurano), que usas segundo o necesitas durante o procedemento.
Asegúrate de preguntarlle ao teu médico o que está dispoñible para facelo máis cómodo durante o procedemento e fala con eles sobre o que pensas que será a mellor opción para ti.
Podes atopar máis información sobre biopsias de medula ósea na nosa páxina web aquí.
As súas células de linfoma teñen un patrón de crecemento diferente e teñen un aspecto diferente ás células normais. O grao do teu linfoma é a rapidez con que crecen as túas células de linfoma, xa sexa indolente ou agresivo. Canto máis agresivo sexa o seu MCL, máis diferentes serán as células normais.
As cualificacións son os graos 1-4 (baixo, intermedio, alto). Se tes un linfoma de grao superior (máis agresivo), as túas células de linfoma terán un aspecto máis diferente das células normais, porque están crecendo demasiado rápido para desenvolverse correctamente. Abaixo está unha visión xeral das cualificacións.
- G1 - grao baixo - as túas células parecen próximas ao normal, e medran e esténdense lentamente.
- G2 - grao intermedio - as túas células comezan a ter un aspecto diferente, pero existen algunhas células normais, que medran e esténdense a un ritmo moderado.
- G3 - grao alto - as túas células teñen un aspecto bastante diferente cunhas poucas células normais, e medran e se espallan máis rápido.
- G4 - grao alto - as túas células teñen un aspecto máis diferente ao normal e medran e se espallan máis rápido.
Toda esta información engádese ao panorama completo que o seu médico crea para axudar a decidir o mellor tipo de tratamento para vostede.
É importante que fale co seu médico sobre os seus propios factores de risco para que poida ter unha idea clara do que esperar dos seus tratamentos.
Conecta con outras persoas con LCM ou outros subtipos de linfoma
Pode ser estresante descubrir que tes MCL. Conectar con outras persoas que pasaron ou están pasando por cousas similares pode axudar.
Se queres conectarte con outras persoas que viven con LCM ou outros subtipos de linfoma, podes unirte aos nosos grupos pechados de Facebook facendo clic nas ligazóns a continuación.
Linfoma de células do manto abaixo
Enfermeiras de coidados de linfoma
Tamén podes contactar coas nosas enfermeiras de coidados de linfoma. Están dispoñibles para axudar con consellos, para ofrecer servizos de información e información actualizada sobre MCL e os seus tratamentos. Póñase en contacto con eles facendo clic no botón "Contacte connosco" na parte inferior da pantalla
Causas do linfoma de células do manto e probas citoxenéticas
A maioría das persoas con linfoma de células do manto teñen un cambio xenético chamado translocación, que inclúe os cromosomas 11 e 14. Esta mutación fai que as súas células B fagan demasiada proteína chamada "ciclina D1".
A ciclina D1 é unha proteína que promove o crecemento celular saudable. Porén, cando tes demasiado, altera o equilibrio e fai que se fagan demasiados linfocitos de células B na zona do manto do teu ganglios linfáticos. Debido a que as células están a facerse en cantidades máis do habitual, non se desenvolven correctamente e vólvense cancerosas.
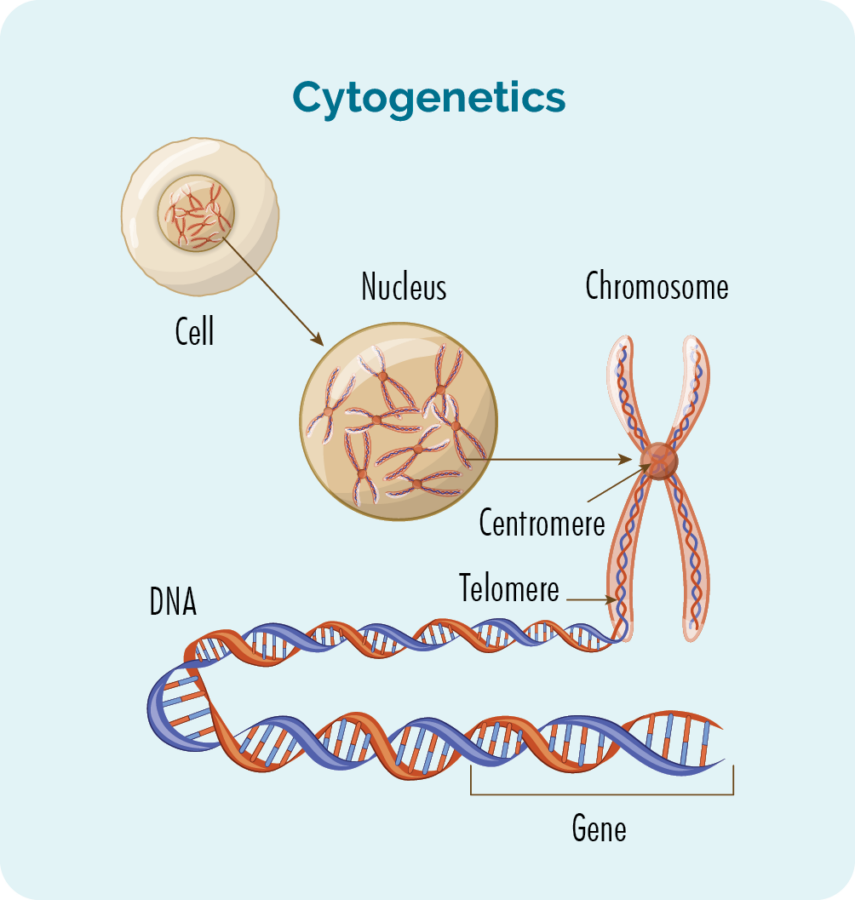
Explicación da citoxenética
As probas citoxenéticas realízanse para comprobar as variacións xenéticas que poidan estar implicadas na súa enfermidade.
Normalmente temos 23 pares de cromosomas, e están numerados segundo o seu tamaño. Se tes MCL, os teus cromosomas poden parecer un pouco diferentes.
Que son os xenes e os cromosomas
Cada célula que forma o noso corpo ten un núcleo, e dentro do núcleo están os 23 pares de cromosomas. Cada cromosoma está feito de longas cadeas de ADN (ácido desoxirribonucleico) que conteñen os nosos xenes. Os nosos xenes proporcionan o código necesario para fabricar todas as células e proteínas do noso corpo, e indícanlles como deben mirar ou actuar.
Translocación
O cambio citoxenético máis común no MCL é cando unha pequena parte de dous dos teus cromosomas intercambian lugares. Isto xeralmente implica os cromosomas 11 e 14. Cada sección dos cromosomas está numerada e é unha sección da parte inferior destes cromosomas (indicada con aq) a que se intercambia.
No cromosoma 11 é a sección numerada 13, a que intercambia coa sección 32 do cromosoma 14. Cando isto ocorre denomínase translocación. Adoita escribirse como t(11:14)(13q:32q).
eliminación
Ás veces pode que falte unha parte do cromosoma. Cando isto ocorre chámase a eliminación. Se falta a parte superior do teu cromosoma 17, escribirase como del(17p).
É importante descubrir que tipo de cambios citoxenéticos ten antes de comezar o tratamento, porque os diferentes cambios precisan de diferentes tipos de tratamento.
Tratamentos para MCL
Non existe un enfoque único para tratar as persoas con LCM. O seu médico considerará moitas cousas antes de elaborar un plan de tratamento para recomendarlle.
É importante lembrar que o tratamento é a túa elección e tes dereito a facer tantas preguntas como necesites para sentirte cómodo coa túa decisión. Unha vez que o seu médico e o seu médico acordaron un plan de tratamento, terá que asinar un formulario de consentimento antes de poder recibir o tratamento. Esta é unha forma oficial de dicir que comprende os riscos e beneficios do tratamento e que está disposto a facelo.
Algunhas cousas que o seu médico considerará ao desenvolver un plan de tratamento para vostede inclúen:
- A fase do teu MCL e se é indolente ou agresivo
- Calquera síntoma que estea a ter e como están a afectar o seu corpo e a súa calidade de vida
- Cantos anos tes
- O teu benestar físico e mental actual, incluídas outras enfermidades ou enfermidades polas que esteas a ser tratado
- As túas preferencias unha vez que teñas toda a información para facer unha elección informada.
Tratamento de primeira liña
A primeira vez que comeza o tratamento para o MCL chámase tratamento de primeira liña. Os protocolos comúns de tratamento de primeira liña para MCL inclúen:
- R-CHOP
- R-DHAP
- R-maxi-CHOP
- Hiper-CVAD
- Quimioterapia de alta dose seguida de un transplante autólogo de células nai
- Bendamustina e Rituximab
Ou podes unirte a un ensaio clínico se hai un dispoñible para o que reúnes os requisitos. Se estás interesado en participar nun ensaio clínico, pregúntalle ao teu médico se hai algún dispoñible.
Se coñeces o nome do tratamento que terás, fai clic na seguinte ligazón para obter máis información sobre ese protocolo.
Pronóstico para MCL
O prognóstico é o termo usado para describir o camiño probable da súa enfermidade, como responderá ao tratamento e como o fará durante e despois do tratamento.
Hai moitos factores que contribúen ao seu prognóstico e non é posible dar unha declaración global sobre o prognóstico. O MCL xeralmente responde ben ao tratamento, pero non é raro que recaia e necesite máis tratamento.
Factores que poden afectar o prognóstico
Algúns factores que poden afectar o seu prognóstico inclúen:
- Ten idade e saúde xeral no momento do diagnóstico.
- Como responde ao tratamento.
- E se ten algunha mutación xenética.
- O subtipo de linfoma de Hodgkin que tes.
Se desexa saber máis sobre o seu propio prognóstico, fale co seu hematólogo ou oncólogo especialista. Poderán explicarche os teus factores de risco e prognóstico.
MCL recidivante e refractario
A maioría das persoas con MCL terán unha boa resposta ao seu tratamento de primeira liña e entrarán en remisión. A remisión é cando non hai ningún sinal de MCL no teu corpo, que se pode detectar nas exploracións ou outras probas. Non obstante, é común que o MCL recaia ou volva. Para algúns, isto pode meses despois de rematar o tratamento, pero para a maioría pode ser de dous ou máis anos.
Non obstante, para algunhas persoas, o MCL non mellora, nin sequera empeora, mesmo cando está a ter tratamento. Cando a dose do linfoma non mellora co tratamento chámase refractario.
Cando teña un MCL en recaída ou refractario, o seu médico probablemente recomendará que se una a un ensaio clínico ou que inicie un novo tratamento que poida funcionar mellor para vostede.
Tratamento para o MCL en recaída ou refractario
Hai diferentes tipos de tratamento que poden funcionar ben para ti. Os tratamentos máis comúns para o MCL en recaída ou refractario inclúen:
- Ensaio clínico
- Terapia dirixida: inhibidor de BTK que pode incluír ibrutinib (ImbruvicaTM), acalabrutinib (Calquence™) ou zanubrutinib (Brukinsa™)
- Inmunomoduladores: lenalidomida (RevlimidTM)
- Diferentes combinacións de quimioterapia
- Transplante alogénico de células nai
- Terapia con células T CAR - aprobado pero aínda non financiado con fondos públicos
Supervivencia, vivir con e despois de MCL
Un estilo de vida saudable ou algúns cambios positivos no estilo de vida despois do tratamento poden ser de gran axuda para a súa recuperación. Hai moitas cousas que podes facer para axudarche a vivir ben con MCL.
Moitas persoas consideran que despois dun diagnóstico ou tratamento de cancro cambian os seus obxectivos e prioridades na vida. Coñecer cal é a túa "nova normalidade" pode levar tempo e ser frustrante. As expectativas da túa familia e amigos poden ser diferentes ás túas. Podes sentirte illado, fatigado ou calquera número de emocións diferentes que poden cambiar cada día.
Obxectivos despois do tratamento
Os principais obxectivos despois do tratamento para o seu MCL é volver á vida e:
- ser o máis activo posible no seu traballo, familia e outras funcións da vida
- diminuír os efectos secundarios e síntomas do cancro e o seu tratamento
- identificar e xestionar calquera efecto secundario tardío
- axudarche a manterte o máis independente posible
- mellorar a súa calidade de vida e manter unha boa saúde mental
Rehabilitación do cancro
Pódense recomendarlle diferentes tipos de rehabilitación do cancro. Isto podería significar calquera dunha ampla gama de servizos como:
- terapia física, xestión da dor
- planificación nutricional e de exercicio
- asesoramento emocional, laboral e financeiro.
Máis historias pacientes
Resumo
- O linfoma de células do manto (MCL) é un subtipo de linfoma non Hodgkin que ocorre cando os linfocitos de células B no bordo exterior dos ganglios linfáticos, a zona do manto, se fan cancerosos.
- O MCL adoita ser agresivo, pero tamén pode ser indolente.
- O linfoma indolente pode non necesitar tratamento, pero o MCL agresivo necesitará tratamento pouco despois de ser diagnosticado.
- Hai varios tipos diferentes de tratamentos dispoñibles para MCL.
- A maioría dos tratamentos de primeira liña provocan que entres en remisión, pero é común que o MCL recaia. Necesitará máis tratamento se o seu MCL recae.
- Se o tratamento de primeira liña non funciona, o seu MCL chámase refractario. Iniciarase un tratamento diferente que pode funcionar mellor.
- Recoméndanse os ensaios clínicos para calquera persoa con MCL en recaída ou refractario.
- O apoio está dispoñible, non estás só. Podes contactar coas nosas enfermeiras de coidados de linfoma facendo clic no botón Contacte connosco na parte inferior da pantalla.